Une procédure exceptionnelle contre les métastases hépatiques
Chez les patients atteints de cancers colorectaux, le foie constitue la première localisation des métastases. Si la chirurgie permet d’enlever les parties du foie envahies par les métastases, certains patients parfois jeunes ne peuvent en bénéficier suite à la trop grande étendue de leur cancer. Pour ces patients, des chirurgiens et oncologues de Saint-Luc ont développé une procédure complexe et exceptionnelle via une transplantation par donneur vivant. Une dizaine d’opérations similaires se sont déroulées à travers le monde, dont trois aux Cliniques Saint-Luc.
Le foie joue un rôle important de filtre en aval du tube digestif. De par cette position, il constitue la première localisation des métastases des cancers colorectaux. En enlevant de manière chirurgicale les zones du foie envahies par les métastases, souvent après contrôle par la chimiothérapie, il est envisageable de les mettre en rémission. Grâce à la capacité de régénération du foie, les chirurgiens peuvent retirer jusqu’à 70% du volume hépatique. Mais au-delà, le patient risque de se retrouver en insuffisance hépatique.
Malheureusement, de plus en plus de patients jeunes (âgés de 40 à 60 ans) souffrent de cancers colorectaux avec des métastases tellement étendues au niveau du foie qu’il n’y a pas de possibilité de résection chirurgicale. Leur survie ne s’élève souvent pas à plus de deux ans et demi. Pour tenter de venir en aide à ces personnes, une équipe de chirurgiens et d’oncologues de Saint-Luc a creusé la piste de la transplantation par donneur vivant.
Un geste chirurgical en deux temps
La transplantation par donneur cadavérique ne constitue pas une solution. Dans un contexte de pénurie d’organes, les patients se retrouvent en liste d’attente pour un temps relativement long avec le risque de voir leurs métastases se développer davantage.
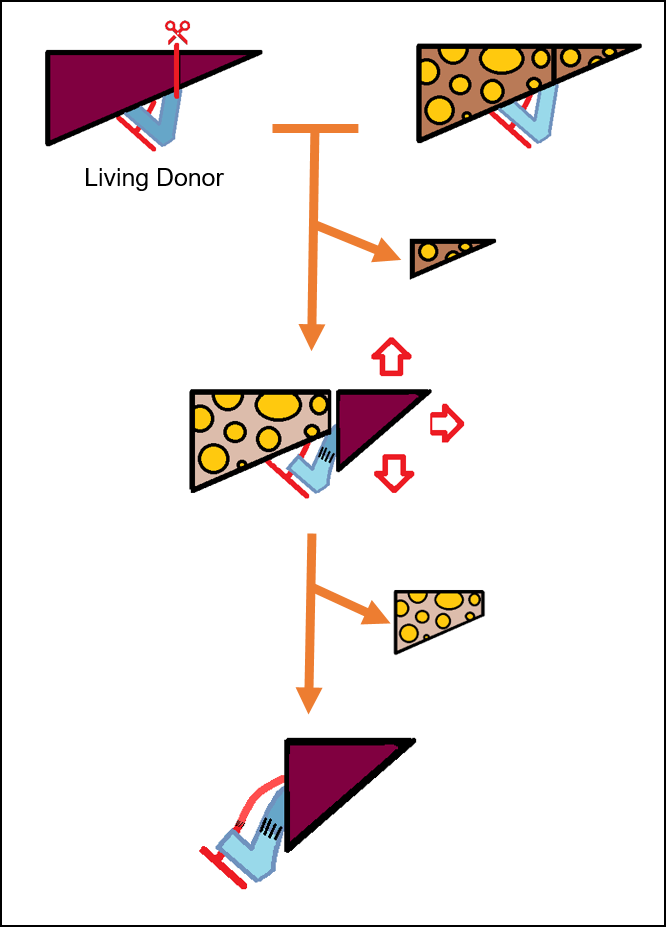
Aussi, l’équipe de Saint-Luc a développé une procédure via transplantation par donneur vivant. Pour ce type d’opération, le greffon doit correspondre à minimum 1% de la masse corporelle du receveur et le volume résiduel du donneur doit rester au-dessus des 40%. Pour atteindre ces objectifs, le geste est décomposé en deux temps chez le receveur. Première étape : les chirurgiens retirent la partie gauche du foie (la partie la plus petite) du receveur et la remplacent par un greffon de petit volume prélevé chez un donneur vivant. Ce greffon correspond au lobe gauche du donneur. Restent donc un côté droit malade et un côté gauche sans défaut.
Via un artifice chirurgical, toute l’alimentation sanguine (veine porte) du côté droit est renvoyée vers le greffon (partie gauche). La partie droite reste toutefois alimentée en sang via l’artère hépatique et demeure fonctionnelle, ce qui évite aux patients de se retrouver en insuffisance hépatique. Après 15 jours, la partie gauche greffée a grossi de presque 200%. Le foie droit malade peut alors être retiré par voie laparoscopique et ce, sans le moindre risque d’insuffisance hépatocellulaire pour le patient. Une analyse scientifique de cette hyper-régénération du foie est parallèlement en cours d’exploration en collaboration avec le laboratoire d’hépato-gastroentérologie de l’UCLouvain. La compréhension des mécanismes sous-jacents permettrait d’envisager cette procédure à mini-greffon sans devoir laisser le foie droit malade en place.
Une dizaine de procédures dans le monde, 3 à Saint-Luc
Ce type de procédure, singulièrement novatrice, n’a été reproduit qu’à une dizaine de reprises dans le monde dont 3 au sein des Cliniques universitaires Saint-Luc. La dernière en date s’est déroulée en octobre dernier.
Ces opérations particulièrement complexes à réaliser nécessitent une expertise considérable en oncologie, chirurgie hépatique, transplantation et donation vivante. Le suivi et le recrutement des patients se veut également très complexe pour ces interventions loin d’être anodines : évaluations médicales, génétiques et psychologiques pour le receveur et le donneur en amont et en aval du processus.





